ΠΟΙΟΤΗΤΑ ΖΩΗΣ – ΣΩΜΑΤΙΚΗ & ΨΥΧΙΚΗ ΕΥΕΞΙΑ ΕΝΗΛΙΚΩΝ ΜΕΤΑ ΤΗ ΧΕΙΡΟΥΡΓΙΚΗ ΔΙΟΡΘΩΣΗ ΤΩΝ ΣΚΟΛΙΩΤΙΚΩΝ ΠΑΡΑΜΟΡΦΩΣΕΩΝ
Γιώργος Σάπκας
Καθηγητής Ορθοπαιδικής
Η αντιμετώπιση των Παραμορφώσεων της Σπονδυλικής Στήλης (Σ.Σ.), (εικ.1), έχει σημειώσει σημαντικότατη πρόοδο την τελευταία δεκαετία.
- α
- β
- γ
- δ
Εικόνα 1 (α, β, γ, δ)
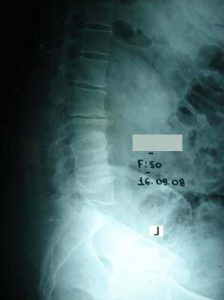
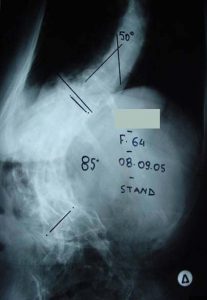
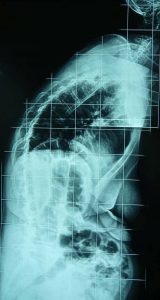
1ος τύπος Εκφυλιστικού τύπου Σκολίωση (De Novo) εντοπιζόμενη στην οσφυϊκή περιοχή της Σπονδυλικής Στήλης.
Στις ακτινογραφίες, (α)προσθιοπισθία και (β) πλαγία, η πάσχουσα σε ηλικία 33 χρονών παρουσιάζει ελάχιστη σκολίωση, ενώ διατηρεί τη λόρδωση της.
Στις ακτινογραφίες (γ) προσθιοπισθία και (δ) πλαγία, η ίδια σε ηλικία 50 χρονών παρουσιάζει σημαντικότατη σκολίωση της οσφυϊκής περιοχής, με παρεκτόπιση των σπονδύλων και οστεοαρθριτικές φθορές, επί πλέον δε έχει επέλθει και (δ) αναστροφή της λόρδωσης σε οσφυϊκή κύφωση. Οι μεταβολές αυτές είναι υπαίτιες για μεγάλο και συνεχή πόνο στην οσφυϊκή περιοχή και για έναρξη νευρολογικών διαταραχών στα κάτω άκρα.
Οι αυξανόμενες γνώσεις που αφορούν την φυσική εξέλιξη των σπονδυλικών παραμορφώσεων(Ref:1,2,3,7), επιτρέπουν στον χειρουργό της Σ.Σ. να αντιμετωπίσει καλύτερα αυτή την κατηγορία των πασχόντων (Ref:1,2,3,7,28). Σε αυτό συνέβαλε ο πληρέστερος τεχνολογικός εξοπλισμός (εικ.2 – 3 – 4 – 5) και η αποκτηθείσα μεγάλη πείρα των χειρουργών της Σ.Σ. στην αντιμετώπιση αυτών των παραμορφώσεων (Ref:21,22,24).
- α
- β
- γ
Εικόνα 2 (α, β, γ)
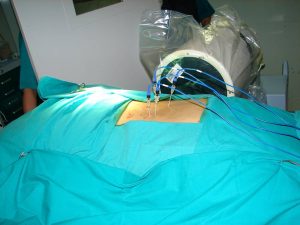
Σύστημα Νευροπαρακολούθησης Η λειτουργικότητα του Νευρικού Συστήματος στα άνω και κάτω άκρα, ελέγχεται με την τοποθέτηση καλωδίων στο κεφάλι, στα άνω και κάτω άκρα, την ουροδόχο κύστη και στον πρωκτό του χειρουργούμενου. Ειδικός Technician ελέγχει καθ΄ όλη την διάρκεια της επέμβασης τη λειτουργικότητα των νευρικών στοιχείων.
Εικόνα 3
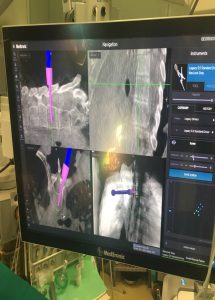
O – ARΜ Διεγχειρητική Φωτογραφία – Ο χειρουργούμενος ευρίσκεται σε πρηνή θέση.
Το Σύστημα Πλοήγησης O–ARM είναι πέριξ αυτού και το σύστημα επικοινωνίας τύπου
GPS έχει σταθεροποιηθεί στην Σπονδυλική Στήλη του.
- α
- β
Εικόνα 4 (α, β)
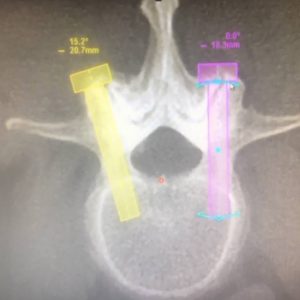
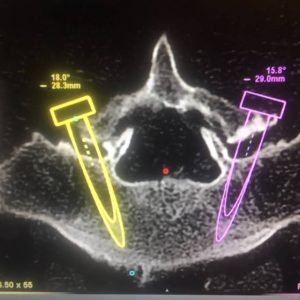
Ο-ΑRM Απεικόνιση της καθοδηγούμενης υπό του O–ARM πορείας του κοχλία στην οθόνη.
- α
- β
- α
- β
Εικόνα 5 (α, β, γ, δ))
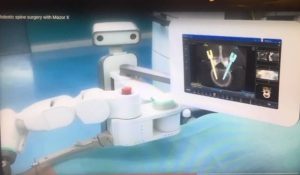
Ρομποτικό Σύστημα για την ακριβή τοποθέτηση των κοχλιών εντός των σπονδυλικών σωμάτων.
Είναι γνωστό ότι ειδικά η Σκολίωση των Ενηλίκων η οποία δεν αντιμετωπίζεται έγκαιρα και ολοκληρωτικά, οδηγεί σε επώδυνη οστεοαρθρίτιδα της Σ.Σ., επιδείνωση της δυσμορφίας, σπονδυλική στένωση με ριζιτικές εκδηλώσεις στα κάτω άκρα, μυϊκή κόπωση οφειλόμενη σε αστάθεια κατά το μετωπιαίο και οβελιαίο επίπεδο, καθώς και σε ψυχολογικές διαταραχές των πασχόντων λόγω της αντιαισθητικής εμφάνισης τους (εικ.6 – Ref:5,8,13,14,17,18,20,37).
- α
- β
- γ
- δ
Εικόνα 6 (α, β, γ, δ)
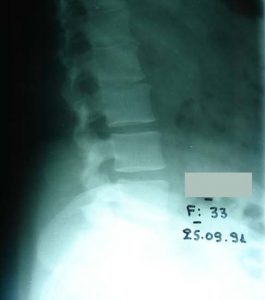
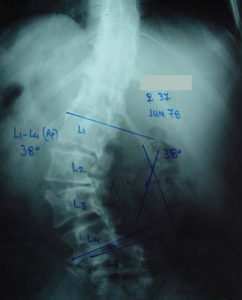
2ος τύπος Προσθιοπισθία ακτινογραφία της Σπονδυλικής Στήλης της πάσχουσας σε διαδοχικές ηλικίες, από 37 μέχρι 64 χρονών. Είναι εμφανής η σημαντικότατη σταδιακή επιδείνωση της σκολιωτικής παραμόρφωσης, η οποία από 38ο μοίρες έφθασε στις 85ο μοίρες. Είναι προφανές ότι συνυπάρχει μεγάλο πρόβλημα πόνου, αστάθειας και παραμόρφωσης του σώματος.
Η αιτιολογία του άλγους είναι πολυπαραγοντική όπως ήδη αναφέρθηκε, μπορεί να οφείλεται στην μυϊκή κόπωση, στην αστάθεια του κορμού, στην αρθρίτιδα των σπονδυλικών και πλευροσπονδυλικών αρθρώσεων και στην εκφύλιση των μεσοσπονδυλίων δίσκων (εικ.7).
- α β
- γ δ
Εικόνα 7 (α, β, γ, δ)
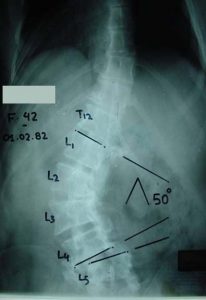
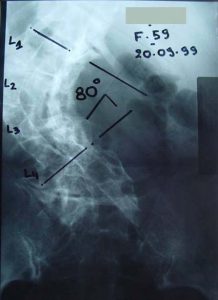
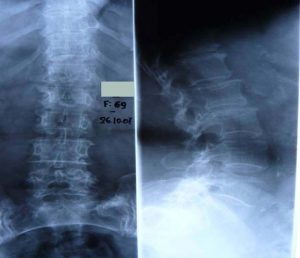
3ος τύπος Δευτεροπαθής σκολίωση, κυρίως λόγω μεταβολικών διαταραχών (Οστεοπόρωση). Προσθιοπίσθιες (α,γ) και πλάγιες (β,δ) ακτινογραφίες της Θωρακο-Οσφυϊκής Μοίρας της Σπονδυλικής Στήλης. Στις περιπτώσεις όπου η αιτία της σκολίωσης σε μεγάλης ηλικίας άτομα είναι η οστεοπόρωση, η έκκεντρη καθίζηση των σπονδύλων λόγω της μειωμένης αντοχής των σπονδύλων οδηγεί σε σκολιωτική παραμόρφωση συνήθως μικρού μεγέθους. Ωστόσο οι πάσχοντες αιτιώνται για συνεχή πόνο, λόγω της καθίζησης των σπονδύλων και γενικότερα της συνυπάρχουσας εκφύλισης των δίσκων και των σπονδύλων.
Η συχνότητα της οσφυαλγίας στον γενικό πληθυσμό άνω των 40 χρονών, υπερβαίνει το 30% με σαφή αύξηση της συχνότητας παράλληλα με την αύξηση της ηλικίας, φθάνει δε σύμφωνα με σχετικές μελέτες το 70%-80% στην 7η-8η δεκαετία της ζωής (Ref:9,10). Αν και η συχνότητα της οσφυαλγίας-ισχιαλγίας στους σκολιωτικούς ενήλικες δεν είναι σημαντικά μεγαλύτερη εκείνης του αντίστοιχης ηλικίας, γενικού πληθυσμού, οι ανάλογες μελέτες κατέδειξαν ότι το μέγεθος και η διάρκεια των συμπτωμάτων ήταν καθαρά πολύ σημαντικότερα των αντίστοιχων του γενικού πληθυσμού, επί πλέον δε η ποσότητα των αναλγητικών φαρμάκων που ελάμβαναν ήταν εντυπωσιακά μεγαλύτερη εκείνων του γενικού πληθυσμού (Ref:10).
Πρέπει να τονισθεί ιδιαίτερα η ψυχολογική επιβάρυνση των ατόμων με σημαντική σκολιωτική παραμόρφωση, η οποία οφείλεται στη χρονιότητα του άλγους και στην παραμόρφωση του σώματος, (Ref. 35).
Στον σύγχρονο κόσμο, όπου η εξωτερική εμφάνιση και η σωματική-πνευματική-ψυχική υγεία του ατόμου διαδραματίζουν σημαντικότατο και καθοριστικό ρόλο για την κοινωνική αποδοχή και επαγγελματική καταξίωση του, είναι φανερό πόσο αρνητικά θα επηρεάσει την ψυχολογία του μια τέτοιου είδους παραμόρφωση. Οι έφηβοι με σημαντική σκολίωση παρουσιάζουν αυξημένη συχνότητα τάσεων αυτοκτονίας (Ref:34,35). Τα ήδη επιβαρυμένα ψυχολογικά παιδιά , όταν γίνουν ενήλικες με επιπρόσθετο άλγος από τις αναπόφευκτες εκφυλιστικές αλλοιώσεις, την συνεχώς επιδεινούμενη παραμόρφωση και το κοινωνικό αυτοπεριορισμό τους, επιδεινώνουν ακόμη περισσότερο την ψυχολογική κατάστασή τους (Ref: 34,35).
ΑΝΤΙΜΕΤΩΠΙΣΗ
Η αντιμετώπιση των επώδυνων σκολιωτικών παραμορφώσεων των ενηλίκων ατόμων διακρίνεται σε συντηρητική και χειρουργική (Ref:11)
Α. Συντηρητική αντιμετώπιση
Ενδείξεις για συντηρητική αντιμετώπιση έχουν :
- Ενήλικες χωρίς ενδείξεις για χειρουργική αντιμετώπιση λόγω:
α. Μέτριου πόνου
β. Είναι πολύ ηλικιωμένοι
γ. Ο πόνος είναι απροσδιόριστος, όπως και η πηγή του πόνου. - Ενδείξεις συντηρητικής οπωσδήποτε αντιμετώπισης, έχουν οι πάσχοντες οι οποίοι δεν μπορούν να υποβληθούν σε εκτεταμένη χειρουργική επέμβαση λόγω σημαντικής καρδιοαναπνευστικής δυσχέρειας.
- Ακατάλληλα για χειρουργική αντιμετώπιση κρίνεται ότι είναι τα άτομα με σημαντικά κοινωνικά και ψυχολογικά προβλήματα. Σε αυτά τα άτομα συστήνεται πρόγραμμα φυσικής αποκατάστασης το οποίο περιλαμβάνει βελτίωση της ζωτικής χωρητικότητας των πνευμόνων, ενδυνάμωση του μυϊκού συστήματος και κινησιοθεραπεία για τη βελτίωση της ευλυγισίας του κορμού και της κινητικότητας των μεγάλων αρθρώσεων, όπως είναι οι ώμοι, τα ισχία, τα γόνατα, αλλά επί πλέον και των μικρότερων αρθρώσεων όπως είναι οι αγκώνες και τα χέρια (Ref: 12).
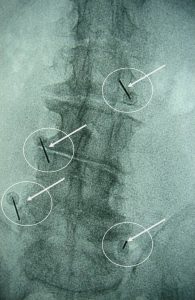
Η χρήση μη ναρκωτικών, αναλγητικών και αντιφλεγμονωδών φαρμάκων και η εφαρμογή κηδεμόνων στήριξης του κορμού και ειδικά της Οσφυϊκής Μοίρας της Σπονδυλικής Στήλης (Ο.Μ.Σ.Σ.), απαλύνουν τα επώδυνα συμπτώματα χωρίς όμως να αναχαιτίζουν την προοδευτική επιδείνωση των σπονδυλικών παραμορφώσεων. Οι ενέσεις κορτικοστεροειδών και τοπικών αναισθητικών στα σημεία πίεσης των νευρικών ριζών και στις σπονδυλικές διαρθρώσεις έχει αποδειχθεί ότι είναι ανακουφιστικές, εφόσον όμως πραγματοποιούνται υπό ακτινοσκοπικό έλεγχο προκειμένου η έγχυση των φαρμάκων να γίνει με ακρίβεια στα επιλεγμένα σημεία (εικ.8 – 9). Με τον ίδιο τρόπο δρουν πρόσκαιρα ωστόσο και οι επισκληρίδιες εγχύσεις κορτικοστεροειδών (Ref:23).
- α
- β
- γ
- δ
- ε
- ζ
Eικόνα 8 (α, β, γ, δ, ε, ζ)
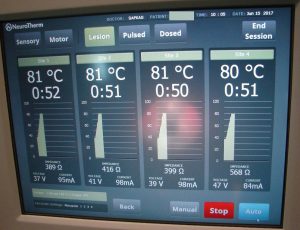
Τα Ραδιοκύματα (R.F.) έχουν χρησιμοποιηθεί για την αντιμετώπιση του πόνου, που οφείλεται σε εκφύλιση των σπονδυλικών διαρθρώσεων (Facets).
Στις εικόνες παρουσιάζεται (α) αξονική τομογραφία της Οσφυϊκής Μοίρας της Σπονδυλικής Στήλης, των εκφυλισμένων σπονδυλικών διαρθρώσεων, (β και γ) η τοποθέτηση των ειδικών ηλεκτροφόρων καλωδίων στις αρθρώσεις υπό ακτινοσκοπικό έλεγχο και (δ) η αναπτυσσόμενη θερμοκρασία για την αδρανοποίηση των νευρικών απολήξεων.
Εικόνα 9
Ακτινογραφία της Ο.Μ.Σ.Σ. – Υπό ακτινοσκοπικό έλεγχο έχουν τοποθετηθεί ειδικές βελόνες στις σπονδυλικές διαρθρώσεις (Facets) και έγινε έγχυση cocktail φαρμάκων τα οποία δρουν αναλγητικά.
Β. Χειρουργική αντιμετώπιση
Οι σκοποί της χειρουργικής αντιμετώπισης είναι :
α. Αναστολή της επιδείνωσης της σπονδυλικής παραμόρφωσης
β. Αποκατάσταση της φυσιολογικής οσφυϊκής λόρδωσης
γ. Αποκατάσταση της συνολικής ισορροπίας του σώματος
δ. Περιορισμός του πόνου
ε. Αντιμετώπιση των νευρολογικών διαταραχών (Ref: 4,6,25).
Γενικότερα, οι πάσχοντες ενήλικες με σκολιωτική παραμόρφωση που έχουν ένδειξη χειρουργικής αντιμετώπισης, κατατάσσονται σε δύο κατηγορίες:
1η Κατηγορία: Άτομα ηλικίας 20-50 χρονών (Μ.Ο. 40 χρόνια)
Οι ενδείξεις χειρουργικής αντιμετώπισης για τους σχετικά νέους ηλικιακά πάσχοντες (Μ.Ο.40 χρόνια) είναι :
α. Θωρακικά, Θωρακο-Οσφυϊκά και Οσφυϊκά Κυρτώματα μεγαλύτερα των 45ο μοιρών, με χρόνιο άλγος που δεν υφίεται με την συντηρητική αντιμετώπιση.
β. Σημαντικού βαθμού παραμόρφωση του κορμού, η οποία δεν είναι αποδεκτή από τον πάσχοντα.
2η Κατηγορία : Άτομα ηλικίας μεγαλύτερης των 50 χρόνων, τα οποία είναι πιθανότερο να παραπονούνται για τα ακόλουθα τα οποία αποτελούν ενδείξεις χειρουργικής αντιμετώπισης :
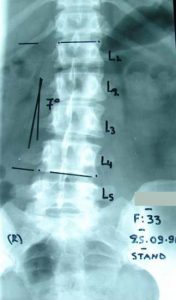
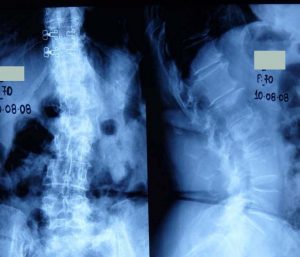
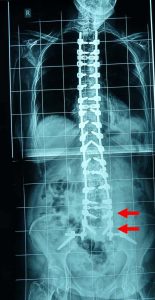
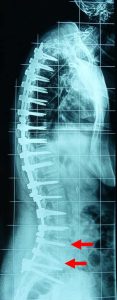
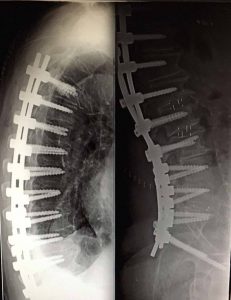
α. Αντικειμενική δια μετρήσεων επιδείνωση των κυρτωμάτων με αστάθεια, κατά το οβελιαίο (πλάγιο) και μετωπιαίο (πρόσθιο-οπίσθιο) επίπεδο (εικ.10).
- α
- β
Εικόνα 10 – (α, β)
Προσθιοπισθία (α) και πλαγία (β) ακτινογραφία της Σ.Σ. σε όρθια στάση.
Παρατηρείται η ύπαρξη μεγάλου (α) σκολιωτικού Θωρακο-Οσφυϊκού και (β) Κυφωτικού κυρτώματος, που αμφότερα προκαλούν διαταραχή της ισορροπίας της Σπονδυλικής Στήλης.
β. Επίμονη και προοδευτικά επιδεινούμενη οσφϋο-ισχιαλγία, συμπτωματολογία οσφυϊκής, σπονδυλικής στένωσης με διαλείπουσα χωλότητα και νευρολογικές διαταραχές στα κάτω άκρα.
Οι χειρουργικές επεμβάσεις πρέπει να πραγματοποιούνται σε Νοσοκομεία τα οποία να διαθέτουν:
α. Χειρουργούς-Αναισθησιολόγους με μεγάλη εμπειρία στις συγκεκριμένες επεμβάσεις.
β. Τον πλέον σύγχρονο τεχνολογικό εξοπλισμό για την ασφαλή διεξαγωγή των χειρουργικών επεμβάσεων, δεδομένου ότι αυτές οι μεγάλες, πολύπλοκες επεμβάσεις, απαιτούν μέγιστη ακρίβεια στη τοποθέτηση των υλικών και στην πραγματοποίηση λεπτών χειρισμών στα νεύρα και στους σπονδύλους.
γ. Οργανωμένες Μονάδες Εντατικής Θεραπείας (ΜΕΘ) δεδομένου ότι συχνά οι χειρουργούμενοι απαιτείται να μείνουν 1-2 ημέρες μετεγχειρητικά στη ΜΕΘ
ΜΕΤΕΓΧΕΙΡΗΤΙΚΗ ΑΠΟΚΑΤΑΣΤΑΣΗ
Οι χειρουργηθέντες κινητοποιούνται εκτός κλίνης 1-2 ημέρες μετά την επέμβαση, ανάλογα με την ένταση του μετεγχειρητικού άλγους. Σημαντικού βαθμού αναλγησία επιτυγχάνεται με χορήγηση των κατάλληλων αναλγητικών μέσω επισκληρίδιας αντλίας, ενώ στη συνέχεια και για μερικές ημέρες, η αναλγησία επιτυγχάνεται με ενδοφλέβια χορήγηση των φαρμάκων και περί το τέλος της πρώτης μετεγχειρητικής εβδομάδας δίνεται από το στόμα. Τα αντιφλεγμονώδη φάρμακα αποφεύγονται διότι ενοχοποιούνται πλην των άλλων παρενεργειών για καθυστέρηση της πώρωσης. Προφυλακτικώς χορηγείται αντιβίωση-συνήθως διπλή, κεφαλοσπορίνη και αμινογλυκοσίδη-, μία ώρα προεγχειρητικά, διεγχειρητικά μία ή δύο δόσεις φαρμάκων, αναλόγως της χρονικής διάρκειας της επέμβασης και συνεχίζεται για 36 έως 48 ώρες μετεγχειρητικά.
Αντιπηκτική αγωγή εφαρμόζεται σε όλους τους ασθενείς, μέχρις ότου κινητοποιηθούν ανεξάρτητοι ικανοποιητικά, για περίοδο 4-6 εβδομάδων.
ΠΑΡΑΤΗΡΗΣΕΙΣ
1.Τα αποτελέσματα από τη χειρουργική αντιμετώπιση της Σκολιωτικής Παραμόρφωσης των Ενηλίκων είναι άκρως ικανοποιητικά, ιδιαίτερα βάσει των Διεθνών Δημοσιεύσεων κατά την τελευταία δεκαετία (Ref: 5,25,26).
Σύμφωνα με την Διεθνή Βιβλιογραφία, το άλγος σπάνια εξαλείφεται πλήρως. Το περιοχικό ωστόσο άλγος είναι σύνηθες σε σύνθετες, πολύπλοκες επεμβάσεις, σε ποσοστό που κυμαίνεται από 5% έως 15% (Ref: 11,12,14,15,27,29,31,31,32,33).
Η θνησιμότητα κυμαίνεται σε πολύ χαμηλά επίπεδα, λιγότερο του 1% των περιπτώσεων. Ο κίνδυνος πρόκλησης νευρολογικών διαταραχών διεγχειρητικά, υπάρχει κυρίως στις περιπτώσεις συνδυασμένων πρόσθιων-οπίσθιων επεμβάσεων, σε περιπτώσεις σημαντικών και δύσκαμπτων σκολιωτικών κυρτωμάτων καθώς και σε περιπτώσεις μεγάλης κυφωτικής παραμόρφωσης.
Το ποσοστό των επιπλοκών έχει μειωθεί σημαντικά χάριν της τεχνολογικής υποστήριξης με :
α) την εφαρμογή συστημάτων πλοήγησης για την ασφαλή τοποθέτηση των υλικών σπονδυλοδεσίας (Robot και O-ARM), και
β) τη Νευροπαρακολούθηση,
Οι χειρουργηθέντες εξέρχονται του Νοσοκομείου συνήθως την 5η-7η μετεγχειρητική ημέρα. Μετεγχειρητικά δεν χορηγείται ζώνη ή κηδεμόνας, εκτός από ειδικές περιπτώσεις για μερικές εβδομάδες. Η επανεξέταση γίνεται μηνιαίως για τους πρώτους έξη μήνες, ανά εξάμηνο για τα επόμενα τρία χρόνια και μετά ανά 2-3 χρόνια.
Με το ρομποτικό σύστημα και το σύστημα πλοήγησης O-ARM, ελέγχεται σε πραγματικό χρόνο η θέση και η πορεία των κοχλιών μέσα στο σπόνδυλο, απομακρύνοντας τον κίνδυνο τραυματισμού νεύρων, αγγείων ή εσωτερικών οργάνων.
Η Νευροπαρακολούθηση παρέχει τη δυνατότητα διαρκούς ελέγχου της ακεραιότητας των νεύρων και του νωτιαίου μυελού κατά τους διενεργούμενους χειρισμούς για τη διόρθωση της σκολιωτικής και κυφωτικής παραμόρφωσης, καθώς και κατά τη τοποθέτηση των κοχλιών στους σπονδύλους.
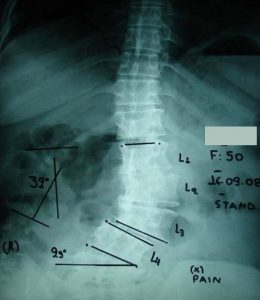
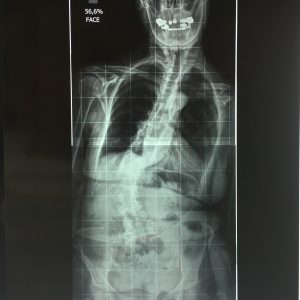
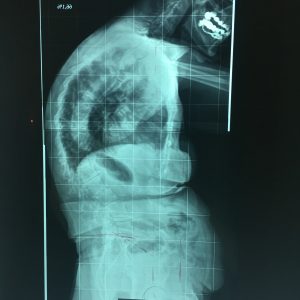
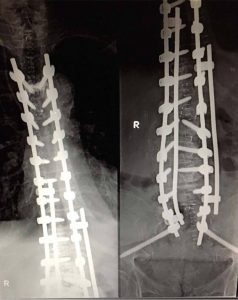
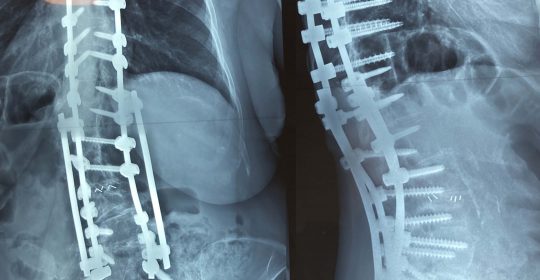
2. Η χειρουργική επέμβαση αποσκοπεί στο να επιτευχθεί η ισορροπία της Σ.Σ. κατά το μετωπιαίο και πλάγιο επίπεδο, δια της αποκατάστασης στο φυσιολογικό βαθμό της Θωρακικής Κύφωσης και της Οσφυϊκής Λόρδωσης (εικ.11).
- α
- β
- γ
- δ
Εικόνα 11 (α, β, γ, δ)
Προσθιοπισθία και πλάγια ακτινογραφία της πάσχουσας σε όρθια στάση. Παρατηρείται η μεγάλη παραμόρφωση και αστάθεια (α,β) της Σπονδυλικής Στήλης προ της χειρουργικής επέμβασης και η επιτευχθείσα διόρθωση και σταθεροποίηση αυτής (γ,δ) δια της χειρουργικής επέμβασης.
Η διόρθωση των σκολιωτικών και κυφωτικών κυρτωμάτων επιτυγχάνεται σε ποσοστό 30%-60%, εξαρτάται δε σε μεγάλο βαθμό από την αιτιολογία, το μέγεθος, την ελαστικότητα του κυρτώματος και τη χειρουργική τεχνική που χρησιμοποιήθηκε.
Ιδιαίτερα ενθαρρυντικό είναι το γεγονός ότι το ποσοστό των ικανοποιημένων χειρουργηθέντων είναι σε γενικές γραμμές υψηλό, αγγίζοντας το 90% (Ref: 30,31).
Σε σχετικές μελέτες στις οποίες η μετεγχειρητική παρακολούθηση κατά μέσο όρο ήταν 5 χρόνια, διαπιστώνεται ότι οι χειρουργηθέντες είχαν σημαντική μείωση του άλγους και της κόπωσης, ενώ σαφής ήταν η βελτίωση της εικόνας που είχαν για τον εαυτό τους, με άνοδο της αυτοεκτίμησης τους. Διαπιστώθηκε επίσης ότι βελτιώθηκε σημαντικά η λειτουργική ικανότητα, η κοινωνική ζωή, μειώθηκε η ποσότητα των λαμβανόμενων αναλγητικών φαρμάκων και γενικότερα η ποιότητα της καθημερινής ζωής τους έγινε ουσιαστικά καλύτερη (Ref: 30,31).
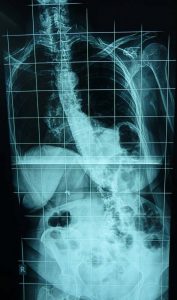
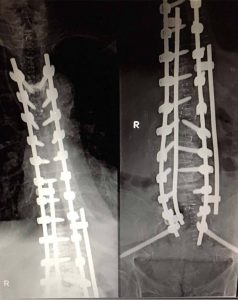
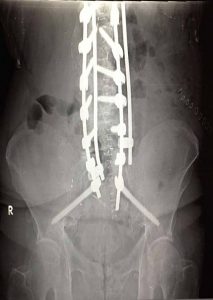
Οι πάσχοντες που υποβάλλονται σε Σπονδυλοδεσία, εκτεινόμενη μέχρι το Ιερόν Οστούν και τα Λαγόνια Οστά της Πυέλου, έχουν επίσης υψηλό ποσοστό ικανοποιητικών αποτελεσμάτων (εικ.12).
- α
- β
- γ
- δ
Εικόνα 12 (α, β, γ, δ, ε)
Σε ειδικές περιπτώσεις, κρίνεται αναγκαίο να επεκταθεί η σπονδυλοδεσία μέχρι και τα λαγόνια οστά της πυέλου. Προσθιοπισθία (α,β,γ)) και πλαγία (δ,ε) μετεγχειρητική ακτινογραφία. Στην προκειμένη περίπτωση η σπονδυλοδεσία εκτείνεται από την ανώτερη θωρακική περιοχή μέχρι και την πύελο, επιπλέον δε, προκειμένου να αυξηθεί η αντοχή των εμφυτευμάτων, έχουν τοποθετηθεί διπλές ράβδοι εκατέρωθεν στην Θωρακική-Οσφυϊκή περιοχή.
Γενικά, παρατηρείται ότι οι χειρουργηθέντες μπορεί να χρειασθούν από 6 έως 12 μήνες για να συνέλθουν από αυτές τις επεμβάσεις, μερικές φορές δε η πλήρης αποκατάσταση θα ολοκληρωθεί γύρω στα 2 χρόνια (Ref: 30,31,32,33,34,35,36,37).
ΣΥΜΠΕΡΑΣΜΑΤΑ
Η Χειρουργική Αντιμετώπιση Ενηλίκων Πασχόντων με Σκολίωση και γενικότερα με Σπονδυλική Παραμόρφωση απαιτεί προσεκτική εκτίμηση αυτών και προεγχειρητικό σχεδιασμό. Οι τεχνικές της διόρθωσης των παραμορφώσεων σε οβελιαίο και μετωπιαίο επίπεδο είναι ιδιαίτερα απαιτητικές. Πρωταρχικός στόχος της χειρουργικής επέμβασης είναι η επίτευξη της ισορροπίας του κορμού, ιδιαίτερα της οβελιαίας καθώς και η στερεά σπονδυλοδεσία των διορθωμένων επιπέδων (Ref: 38).
Τελικά, η κατάλληλη επιλογή των πασχόντων είναι κριτικής σημασίας για την επιτυχή έκβαση αυτού του είδους των χειρουργικών επεμβάσεων.
REFERENCES
1.Κατέρος Κ, Μαχαίρας Γ, Σκούρα Χ, Σάπκας Γ. : Προγνωστικοί Παράγοντες Εξέλιξης της Ιδιοπαθούς Σκολίωσης. Γεώργιος Σάπκας «Επίκαιρα Θέματα Παθήσεων της Σπονδυλικής Στήλης». Αθήνα 2005 – σελ.230-238. Εκδόσεις Καυκάς.
2. Σάπκας Γ, Ψυχάρης Ι.Π.: Παραμορφώσεις Σπονδυλικής Στήλης και Σκολίωση Ενηλίκων. Γεώργιος Σάπκας «Επίκαιρα Θέματα Παθήσεων της Σπονδυλικής Στήλης». Αθήνα 2005 – σελ.305-314. Εκδόσεις Καυκάς.
3. Κουτσοστάθης Σ, Σάπκας Γ, Ψυχάρης Ι.Π: Παθογένεση της Σκολίωσης Ενηλίκων. Γεώργιος Σάπκας «Επίκαιρα Θέματα Παθήσεων της Σπονδυλικής Στήλης». Αθήνα 2005- σελ.315-322. Εκδόσεις Καυκάς.
4. Σάπκας Γ, Στυλιανέση Ε, Παπαδάκης Σ, Παπαδόπουλος Η.Χ., Γκανταϊφης Ν.: Χειρουργική Θεραπεία Σκολίωσης Ενηλίκων. Γεώργιος Σάπκας «Επίκαιρα Θέματα Παθήσεων της Σπονδυλικής Στήλης». Αθήνα 2005 – σελ. 323-337. Εκδόσεις Καυκάς.
5. Health Outcome Assessment before and after Adult Deformity Surgery. A prospective study. Spine 1995;20:2002-4
6. Bradford D, Tay B, Hu S: Adult Scoliosis: Surgical Indications, Operative Management. Complications and Outcomes. Spine 1999;24:2617-2629.
7, Grubb S.A, Lipscomb. Degenerative Adult onset Scoliosis. Spine 1988;13:241-5.
8. Kostuik JP, Benti Voglio J.: The incidence of Low Back Pain in Adult Scoliosis. Spine 1981;6:268-73.
9. Perennou D, Marcelli C. Adult Scoliosis. Epidemiologic aspects in a Low Back Pain population. Spine 1994;19:123-8.
10. Smith JS, Fu KM, Urban P.,Shaffrey CI :Neurological symptoms and deficits in adult with scoliosis who present to a surgical clinic Incidence and association with the choice of operative versus nonoperative management. J Neurosurg Spine.(2008:994):326-331.
11.SmithJS, Shaffrey CI, Berven S et al: Operative versus nonoperative treatment of leg pain in adults with scoliosis: a retrospective review of a prospective multicenter database with two year follow-up. Spine (Phila P 1976).2009;34(16):1693-198.
12.Smith JS, Shaffrey CI, Glassman SD et al. Risk-benefit assessment of surgery for adult scoliosis: an analysis based on patient age. Spine (Phila Pa 1976)2011;36(10):817-824.
13.Glassman SD, Bridwell K, Dimar JR, Horton W, Berven S, Schwab F. The impact of positive sagittal balance in adult spinal deformity. Spine (Phila Pa 1976).2005;30(18):2024-2029.
14. Schwab F, Dubey A, Gomez L, et al: Adult scoliosis: prevalence, SF-36, and nutritional parameters in an elderly volunteer population. Spine (Phila Pa 1976).2005;30(9):1082-1085.
15. Bridwell KH, Glassman S, Horton W et al: Does treatment (nonoperative and operative) improve the two-year quality of life in patients with adult symptomatic lumbar scoliosis: a prospective multicenter evidence-based medicine study. Spine (Phila Pa 1976).2009;34(20):2171-2178.
16. Smith JS, Kasliwal MK, Crawford A, Shaffrey CI. Outcomes expectations, and complications overview for the surgical treatment of adult and pediatric spinal deformity. Spine Deformity.2012 (Preview Issue (September 2012):4-14.
17. Glassman SD, Berven S, Bridwell K, Horton W, Dimar JR. Correlation of radiographic parameters and clinical symptoms in adult scoliosis. Spine (Phila Pa 1976). 2005 ;30(6):682-688.
18. Fu KM, Phagavan P, Shaffrey CI, Chernavsky DR, Smith JS. Prevalence, severity, and impact of foraminal and canal stenosis among adults with degenerative scoliosis. Neurosurgery.2011;69(6): 1181-1187.
19. Schwab FJ. Hawkinson N, Lafarge V et al. Risk factors for major peri-operative complications in adult spinal deformity surgery: a multicenter review of 953 consecutive patients. Eur Spine J.2012;21(12): 2603-2610.
20. Schwab FJ, Lafarge V, Smith Ames CP.: The Schwab-SRS Adult spinal deformity classification: Assessment and clinical correlations based on a prospective operative and non-operative cohort. Neurosurgery 2012;Doi:10.1227/01.neu0000417728.42473.0b.source PubMed.
21. Sapkas G, Efstathiou P, Badekas AT, Antoniadis A, Kyratzoulis J, Meleteas E : (1996) Radiological Parameters Associated with the Evolution of Degenerative Scoliosis. Bull Hosp Joint Dis 55:40-45.
22. Ascani E, Bartoli P, Logroscino CA, Marchetti PG, Ponte A, Savini R, Travaglini F, Binazzi R, Di Silvestre: (1986) Natural history of untreated idiopathic scoliosis after skeletal maturity. Spine 11(8):784-789.
23. Ogilvie JW (1992) Adult scoliosis: evaluation and nonsurgical treatment. Instr. Course Lect 41: 251-266.
24. Korovessis P, Piperos G, Sidiropoulos P, Dimas A: (1994) Adult Idiopathic Lumbar Scoliosis. A formula for prediction of progression and review of the literature. Spine 19(17):1926-1932.
25. Dick J, Boachie-Adjei O, Wilson M: (1992) One-stage versus two-stage anterior and posterior spinal reconstruction in adults. Comparison of outcomes including nutritional status, complications rates, hospital costs and other factors. Spine 17( Suppl):S310-316.
26. Li RM, Boachie-Adjei O, Rawlins BA: (2003) Functional and radiographic outcomes after surgery for adult scoliosis using third-generation instrumentation techniques. Spine 28(11):1183-1169.
27.Guahua W, Jianzhong Hu, Xiangyang L, Yong C.: Surgical treatments for degenerative lumbar scoliosis: a meta analysis. Eur Spine J (2015)24:1792-1799-Springer-Verlag Berlin.
28. Michel Benoit : Natural History of the Aging Spine. Eur Spine J. 2003 Oct; 12(Suppl 2): S86-89.
29.Smith J, Sansur CA, Donaldson WF, Perra JH, Mudiyam R, Choma TJ, Zeller R, Knapp R, Noordeen HH, Berven SH.: Short-term morbidity and mortality associated with correction of thoracolumbar fixed sagittal plane deformity. Spine Deformity Volume 36, number 12 pp958-964, 201.
30. Scheerk JK, Smith SJ, Clark JA. :Comprehensive study of Back and Leg Pain Improvements after adult spinal deformity Surgery: analysis of 421 patients with two year follow-up and of the impact of the surgery on treatment satisfaction. Journal of Neurosurgery, 2014, Vo,22, Issue 5, pp540-553. Doi: org / 10.3171 2014.10.Spine 14475.
31. Hayashi Kazumori, Boisierre L, Villazon Fernando Guevara.: Factors influencing Patient Satisfaction after adult Scoliosis and Spinal Deformity Surgery. Journal of Neurosurgery-2019,Vol.31, Issue 3, pp408-417. Doi:org/10.3171/2019.2.Spine 181486.
32. Kyrola K, Kautiainen H, Pekkanen L, Makela P,et al: Long-term clinical and radiographic outcomes and patient satisfaction after adult spinal deformity correction. Scand J Surg, 2019 Dec;108(4):343-351. Doi 10.1177/14574969118812201.
33. Hamilton David Kojo, Kong Christopher, Hiratzka J, Contag A, et al: Patient Satisfaction after Adult Spinal Deformity Surgery does not Strongly Correlate with Health Related Quality of Life Scores Radiographic Parameters, or Occurrence of Complications. Spine (Phila Pa 1976)2017 May 15;(10):764-769. Doi 10.1097/BRS 0000000000001921.
34. Bakhsheshian J, Scheer J, Gum Jeffrey L.: Impact of poor mental health in adult spinal deformity patients with poor physical function: a retrospective analysis with a two-year follow-up. Journal of Neurosurgery, 2016, Vo.26, Issue 1, pp 116-124.
35. Diebo Bassel : More than a third of adult spinal deformity patients experience at least one psychological disorder. Spinal News International, 6th Sept.2016. Research from the Hospital for special Surgery New York USA. The research presented at the International meeting for advanced Spine Techniques. 13-16 July, Washington, USA.
36. Sinicropi Stefano: The Link between Spinal Deformities and Psychological Disorders. Spinal News International, Sept.13,2016. Hospital for Special Surgery, New York, USA.
37. Watanabe Kazuyuki, Otani Koji. : Sagittal Imbalance and Symptoms of Depression in Adults: Locomotive Syndrome and Health outcomes in Aizu Cohort Study (LOHAS). European Spine Journal, 2020, 30, 2450-2456(2021).
38. Kieser Christopher, Wyatt Michael Charles.: The functional effects of Adult Spina deformity and the effectiveness of Surgeon. 2019, open access Peer. Reviewed chapter Doi: 105772/ Intechopen, 900054.
Leave a reply →