ΣΥΓΧΡΟΝΕΣ ΤΕΧΝΟΛΟΓΙΚΕΣ ΕΞΕΛΙΞΕΙΣ ΠΟΥ ΚΑΘΙΣΤΟΥΝ ΑΣΦΑΛΕΣΤΕΡΕΣ ΤΙΣ ΠΟΛΥΠΛΟΚΕΣ ΧΕΙΡΟΥΡΓΙΚΕΣ ΕΠΕΜΒΑΣΕΙΣ ΣΤΗ ΣΠΟΝΔΥΛΙΚΗ ΣΤΗΛΗ
Οι χειρουργικές επεμβάσεις που πραγματοποιούνται στη Σπονδυλική Στήλη, απαιτούν πολύ προσεκτικό Προεγχειρητικό Σχεδιασμό, μεγάλη εμπειρία του Χειρουργού και Σύγχρονο Τεχνολογικό Εξοπλισμό.
Η παρούσα ανάλυση θα αναφερθεί στον τεχνολογικό εξοπλισμό ο οποίος είναι απόλυτα αναγκαίος να υπάρχει σε ένα σύγχρονο Νοσοκομείο, έτσι ώστε οι επεμβάσεις ιδιαίτερα οι πολύπλοκες, να πραγματοποιούνται με την μέγιστη δυνατή ασφάλεια.
Υπάρχουν επεμβάσεις στη Σπονδυλική Στήλη οι οποίες μπορεί να γίνουν έχοντας στο χειρουργείο τον τυπικό τεχνολογικό εξοπλισμό, όμως οι πολύπλοκες επεμβάσεις, ιδιαίτερα όταν σε αυτές πρόκειται να γίνει τοποθέτηση υλικών σπονδυλοδεσίας και διόρθωση σπονδυλικών παραμορφώσεων, πρέπει να έχουν πολύ προηγμένο τεχνολογικό εξοπλισμό.
Επεμβάσεις οι οποίες είναι ιδιαίτερα απαιτητικές, όσον αφορά την ακρίβεια εφαρμογής των υλικών σταθεροποίησης και σπονδυλοδεσίας είναι :
- Επεμβάσεις για διόρθωση παραμορφώσεων :
- Σκολίωση ,
- Κύφωση,
- Σπονδυλόλυση – Σπονδυλολίσθηση
- Επεμβάσεις για Νεοπλασματικές εξεργασίες
- Επεμβάσεις για Κακώσεις-Κατάγματα-Εξαρθρήματα
- Επεμβάσεις για διόρθωση παραμορφώσεων της Σπονδυλικής Στήλης, Ρευματικής αιτιολογίας (Ρευματική – Αγκυλοποιητική)
- Αναθεώρηση προγενέστερων χειρουργικών επεμβάσεων
Για ιστορικούς λόγους παραθέτω γεγονότα όπως :
Ι. Μέχρι τις αρχές του 2000, ο έλεγχος στα χειρουργεία όσον αφορά την τοποθέτηση των υλικών σπονδυλοδεσίας και συγκεκριμένα των διαυχενικών βιδών, γινόταν μόνο με λήψη απλών ακτινογραφιών Face και Profil (προσθιοπισθία και πλάγια) με τη χρήση του συστήματος πλοήγησης O-ARM.
Πολλές φορές όταν ο χειρουργούμενος ήταν ιδιαίτερα εύσωμος, οι ακτινογραφίες ήταν αρκετά ασαφείς, οπότε η θέση των υλικών σπονδυλοδεσίας δεν μπορούσε να είναι ακριβής.
Η ασφάλεια όσον αφορά τη τοποθέτηση διαυχενικής βίδας και ιδιαίτερα την επαφή της με νευρικά στοιχεία (νεύρα, νωτιαίο μυελό) εδίδετο ουσιαστικά από την «αίσθηση» της ακεραιότητας του τοιχώματος (μίσχου-σπονδύλου) και της επαφής με τον μαλακό ιστό των νευρικών στοιχείων που παρείχετο για αυτό το σκοπό από ειδικά εργαλεία.
Είναι αντιληπτό, ότι οι πληροφορίες αυτές δίνονταν μετά τη διάτρηση του σπονδυλικού τοιχώματος από το αρχικό εργαλείο εισαγωγής και περάσματος μέσα στο σπονδυλικό σώμα. Σε άτομα μεγάλης ηλικίας, λόγω της οστεοπόρωσης τα σπονδυλικά τοιχώματα είναι ιδιαίτερα εύθραυστα και οι διατρήσεις αρκετά συχνές. Οι πολλαπλές σχετικές μελέτες είχαν αναδείξει το πρόβλημα και για τον λόγο αυτό αναπτύχθηκαν νέες τεχνικές. Σημειωτέον ότι μέχρι την δεκαετία του 1990 δεν υπήρχε η δυνατότητα ελέγχου της ακεραιότητας των νεύρων και του νωτιαίου μυελού.
Κατ’ αυτή την περίοδο άρχισε να εφαρμόζεται η «Νευροπαρακολούθηση». Ήταν η εξέλιξη του ήδη γνωστού «Ηλεκτρομυογραφήματος – Νευροφυσιολογικού ελέγχου» που εφαρμοζόταν επί δεκαετίες για τον έλεγχο του νευρικού συστήματος στα άνω και κάτω άκρα. Πρόκειται για επέκταση του ελέγχου έτσι ώστε να παρακολουθείται η καλή λειτουργία του νευρικού συστήματος καθ’ όλη την διάρκεια της χειρουργικής επέμβασης,
Εξειδικευμένοι Νευρολόγοι και Νευροφυσιολόγοι συνεπικουρούμενοι από ειδικά εκπαιδευμένους τεχνικούς συμβούλους (Technicians) τοποθετούν πριν της έναρξη της χειρουργικής επέμβασης και μετά την εφαρμογή της αναισθησίας στον ασθενή καλώδια ελέγχου στην κεφαλή τα άνω και κάτω άκρα, στον κορμό τα οποία παρακολουθούν την λειτουργία του νευρικού συστήματος και τα δεδομένα αυτά ελέγχονται από τον ηλεκτρονικό υπολογιστή μέσω ειδικού προγράμματος που αναλύει τα ηλεκτρικά δυναμικά των νεύρων και ειδοποιούν τον χειρουργό άμεσα σε οποιαδήποτε μεταβολή.
Αυτό το πολύτιμο εργαλείο και τα δεδομένα του καθιστούν ασφαλέστερη την επέμβαση και σε ενδεχόμενη δυσλειτουργία των νεύρων πιθανώς από τραυματισμό ή πίεση δίνει την δυνατότητα στον χειρουργό να προβεί άμεσα στις ενδεικνυόμενες διορθωτικές ενέργειες πριν προκληθεί ανήκεστος βλάβη στον ασθενή.
Μια ακόμα εξέλιξη του συστήματος είναι η τοποθέτηση ειδικού καλωδίου κατευθείαν στη διαυχενική βίδα το οποίο μέσω ηλεκτρικών ερεθισμάτων ελέγχει την ενδεχόμενη εμπλοκή αυτή με τα παρακείμενα νευρικά στοιχεία και ο χειρουργός προβαίνει σε αφαίρεσή ή τοποθέτησή της σε διαφορετική θέση και αποφεύγεται έτσι ο περαιτέρω ερεθισμός των νεύρων.
Σημαντικότατος είναι ο ρόλος του χειρουργικού κρεββατιού, ειδικά στις χειρουργικές επεμβάσεις της Σπονδυλικής Στήλης. Το χειρουργικό κρεββάτι πρέπει να έχει τη δυνατότητα να διαμορφώνεται-μεταβάλλεται κατά τη διάρκεια της επέμβασης με τη μεταβολή θέσης που έχει ο χειρουργούμενος.
Επί πλέον πρέπει τα χειρουργικά κρεββάτια να είναι κατασκευασμένα από ειδικό υλικό, που να είναι ακτινοδιαπερατό, ώστε να γίνεται δυνατός ο πλήρης ακτινολογικός έλεγχος κατά την επέμβαση. Τα παλαιότερα χειρουργικά κρεββάτια, ακόμη έως και σήμερα σε πολλά Νοσοκομεία, δεν παρέχουν αυτή τη δυνατότητα.
ΙΙ. Σημαντική εξέλιξη στη χειρουργική της Σπονδυλικής Στήλης αρχίζει να σημειώνεται στη δεκαετία του 2000.
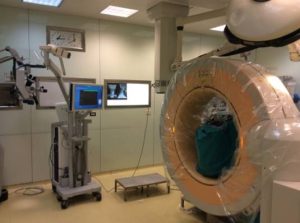
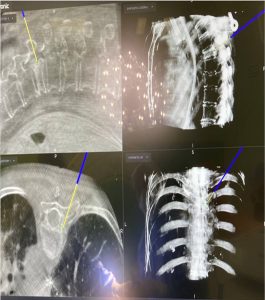
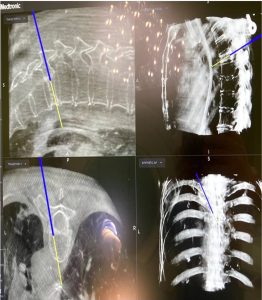
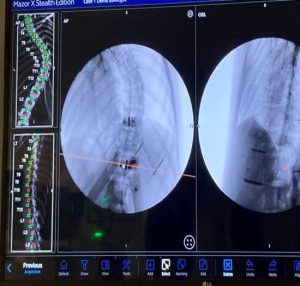
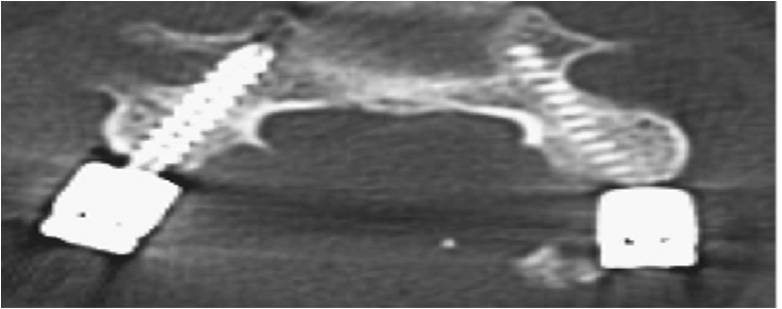
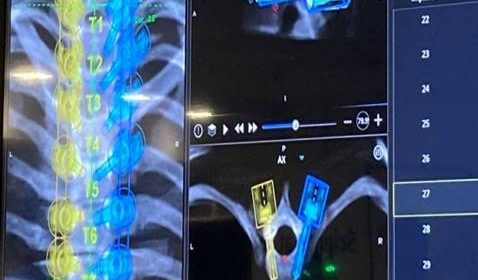
α. Η σημαντικότερη συμβολή ήταν η εισαγωγή της διεγχειρητικής δυνατότητας να παρακολουθείται με ακρίβεια η πορεία των τοποθετούμενων διαυχενικών βιδών. Από τα τέλη της δεκαετίας του 2000 άρχισε να γίνεται τοποθέτηση του Συστήματος Πλοήγησης O-ARM στα χειρουργεία.
Το σύστημα αυτό έδινε τη δυνατότητα να παρακολουθείται η θέση και η πορεία των βιδών, οι οποίες έμπαιναν στο πίσω μέρος των σπονδύλων και προωθούνταν περαιτέρω διαμέσου του μίσχου (Pedicle) μέσα στο σπονδυλικό σώμα.
Το σύστημα O-ARM αποτελεί μια εξελιγμένη μορφή Αξονικής Τομογραφίας που δίνει τη δυνατότητα σε πραγματικό χρόνο διεγχειρητικά να ελέγχεται η θέση των υλικών σπονδυλοδεσίας. Αυτή η δυνατότητα παρέχει μεγάλη εμπιστοσύνη στους χειρουργούς της Σπονδυλικής Στήλης για να αποτολμούν πολύπλοκες επεμβάσεις όταν μάλιστα τα ανατομικά όρια των σπονδύλων δεν ήταν σαφή λόγω των παθήσεων, όπως συμβαίνει στις νεοπλασίες και στις κακώσεις ή ήταν σαφώς παραλλαγμένα, όπως συμβαίνει στις συγγενείς ανωμαλίες κατασκευής των σπονδύλων.
- α
- β
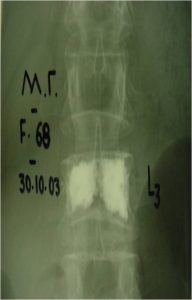
Εικόνα 1 (α,β) :Το Σύστημα Πλοήγησης O-ARM
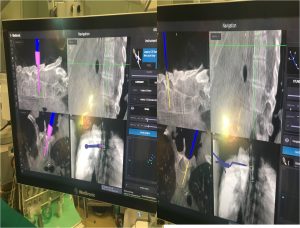
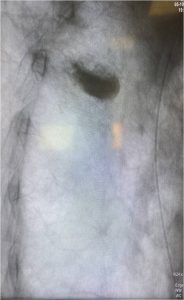
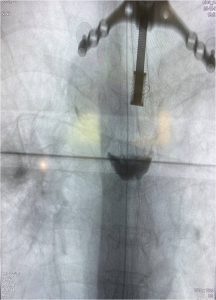
Εικόνα 2 : Οθόνη στην οποία παρακολουθείται από το σύστημα πλοήγησης σε πραγματικό χρόνο η πορεία της διαυχενικής βίδας μέσω του μίσχου (pedicle) εντός του σπονδυλικού σώματος.
- α
- β
- γ
- ε
- δ
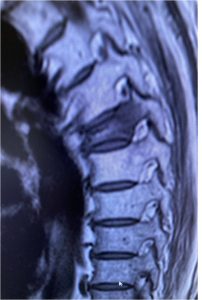
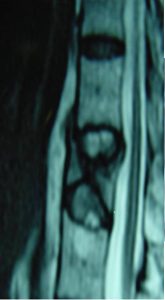
Εικόνα 3 (α,β,γ,δ,ε,): Η Μαγνητική τομογραφία αποκαλύπτει την ύπαρξη κατάγματος του 6ου Θωρακικού σπονδύλου. Με την καθοδήση του συστήματος πλοήγησης O-Arm πραγματοποιήθηκε η προώθηση των ειδικών trocar διαυχενικά εντός των σπονδυλικών σωμάτων μέσω των οποίων έγινε η έγχυση Polymethylmethacrylate (P.M.M.A.) στο σπονδυλικό σώμα αμφοτερόπλευρα ενώ είχε ήδη ληφθεί οστικό υλικό για βιοψία.
β. Σημαντικότατη βοήθεια στους χειρουργούς προσέφερε η διαγνωστική εξέλιξη των συστημάτων Νευροπαρακολούθησης. Βάσει αυτών, ήταν δυνατό να γίνου αντιληπτές πολύ έγκαιρα, πρακτικά άμεσα, οι οποιεσδήποτε μεταβολές επέρχονταν στα νευρικά στοιχεία, δίνοντας κατ΄αυτό τον τρόπο στο χειρουργό την άνεση να προβεί άμεσα σε διορθωτικές κινήσεις.
γ. Τα χειρουργικά κρεββάτια κατασκευάζονται πλέον από νέα ειδικά υλικά, τα οποία είναι ακτινοδιαπερατά και έτσι η ακτινολογική παρακολούθηση του χειρουργούμενου γίνεται ασφαλέστερη.
δ. Γενικότερα, η τελειοποίηση των ακτινολογικών μηχανημάτων, δίνει πολύ καλύτερη απεικόνιση των ελεγχόμενων περιοχών της Σπονδυλικής Στήλης, με συνέπεια η τοποθέτηση των υλικών σπονδυλοδεσίας να γίνεται με μεγαλύτερη ακρίβεια. Ορισμένες δε επεμβάσεις όπως είναι η σπονδυλοπλαστική – κυφοπλαστική, μπορούν να πραγματοποιούνται με μεγαλύτερη ασφάλεια λόγω σαφέστερης απεικόνισης των ανατομικών στοιχείων.
- α
- β
- γ
Εικόνα 3 (α,β,γ) : Προεγχειρητική Μαγνητική Τομογραφία, πλαγία λήψη ακολουθία Τ2, καταστροφή του οσφυϊκού σπονδύλου συνεπεία μετάστασης από το μυελό. Δια κυφοπλαστικής (β,γ) πραγματοποιήθηκε αποκατάσταση του σπονδυλικού σώματος.
ε. Η εξέλιξη δεν θα ήταν δυνατόν να γίνει χωρίς να συμπεριλάβει και τη σύγχρονη τεχνολογική βελτίωση των χειρουργικών εργαλείων και όλων γενικότερα των υλικών που χρησιμοποιούνται στις επεμβάσεις.
ΙΙΙ. Στο τέλος της δεκαετίας του 2000 και έκτοτε, πραγματοποιείται μία πραγματική έκρηξη στη χειρουργική της Σπονδυλικής Στήλης.
Επί μέρους παρατηρούμε :
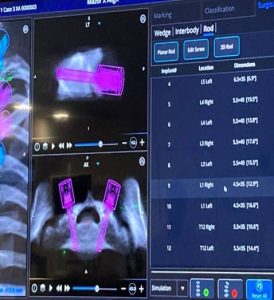
Α. Πέραν της βελτίωσης του συστήματος Αξονικής Πλοήγησης (O-ARM) με συστήματα 2ης γενιάς, εισέρχεται στη χειρουργική η χρήση της Ρομποτικής Χειρουργικής (Robotic Surgery).
Λόγω τεχνικών θεμάτων δεν υπερέχει η Ρομποτική Χειρουργική ουσιαστικά μέχρι σήμερα εκείνης όπου γίνεται χρήση του O-ARM. Αμφότερες οι εφαρμογές έχουν τη δυνατότητα να βοηθούν στην ακριβή τοποθέτηση των βιδών της σπονδυλοδεσίας, συγκεκριμένα στο πέρασμα των βιδών από τους μίσχους των σπονδύλων. Υπάρχουν ωστόσο ορισμένες διαφορές και ομοιότητες :
- Τα ποσοστά ακριβείας είναι περίπου τα ίδια.
- Εφαρμόζονται στις ίδιες επεμβάσεις.
- Δίνουν τη δυνατότητα να πραγματοποιούνται «ανοικτές» και «κλειστές» επεμβάσεις στη Σπονδυλική Στήλη.
- Το κόστος των Ρομποτικών Μηχανημάτων είναι μεγαλύτερο.
- Ο χρόνος εκμάθησης του Ρομποτικού συστήματος είναι μεγαλύτερος.
- Προς το παρόν ο χειρουργικός χρόνος στις Ρομποτικές επεμβάσεις είναι μεγαλύτερος
- Η προσλαμβανόμενη ακτινοβολία μάλλον είναι μικρότερη με το Ρομποτικό σύστημα.
- Ωστόσο, με τη χρήση του Ρομποτικού συστήματος μπορεί να γίνει καλύτερος προεγχειρητικός σχεδιασμός για τις διορθώσεις των σπονδυλικών παραμορφώσεων.
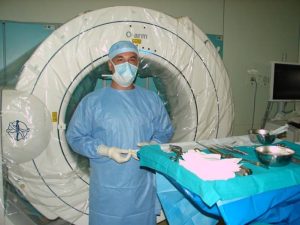
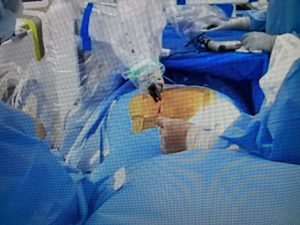
Εικόνα 4: Διεγχειρητική φωτογραφία (α) υπό την καθοδήγηση του ρομποτικού συστήματος. Γίνεται η τοποθέτηση της διαυχενικής βίδας εντός του σπονδυλικού σώματος.
Εικόνα 5: Pedicle screw placement in the prone position, used with permission from Barrow Neusrosurgical Institute, Phoenic, Arizona.
- α
- β
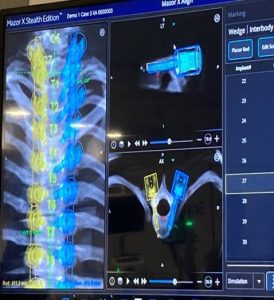
- γ
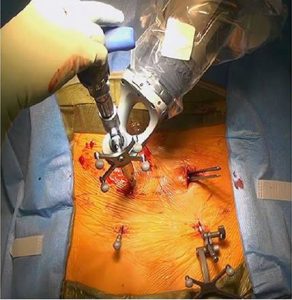
Εικόνα 6 (α,β,γ): Ρομποτική χειρουργική για διόρθωση σκολίωσης της σπονδυλικής στήλης.
α. Με την χρήση ρομποτικού συστήματος, διαυχενικές βίδες έχουν τοποθετηθεί εντός του σπονδυλικού σώματος.
β. Διεγχειρητική ακτινογραφία του σκολιωτικού κυρτώματος, προ της διόρθωσης.
γ. Μετά την πραγματοποίηση των ενδεοκνυόμενων χειρισμών και την τοποθέτηση των ράβδων έχει επιτευχθεί πλήρης αποκατάσταση της σπονδυλικής στήλης στο φυσιολογικό προσθιοπίσθιο επίπεδο.
Αρκετές εταιρίες διεθνώς εργάζονται επί των Ρομποτικών Συστημάτων, παραμένουν ωστόσο για την ώρα αρκετά θέματα να επιλυθούν, οικονομικο-τεχνικής φύσης. Επί του παρόντος πάντως, το Σύστημα Πλοήγησης O-ARM δίνει τη δυνατότητα με αρκετά μεγάλη ασφάλεια να πραγματοποιούνται «ανοικτές» και «κλειστές» επεμβάσεις.
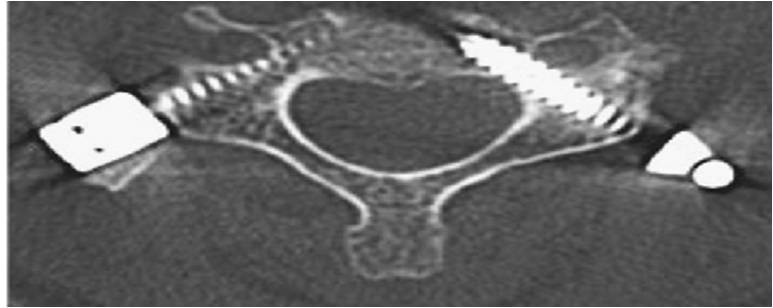
Πρέπει να σημειωθεί η μεγάλη χρησιμότητα που έχει η «πλοήγηση» με τη χρήση του O-ARM και του Ρομποτικού συστήματος στην τοποθέτηση διαυχενικών βιδών στην Αυχενική Μοίρα της Σπονδυλικής Στήλης (ΑΜΣΣ) και στην ανώτερη περιοχή της Θωρακικής Μοίρας της Σπονδυλικής Στήλης (ΘΜΣΣ). Στις περιοχές αυτές η διάμετρος των μίσχων (Pedicles) είναι περί τα 4 χιλιοστά και τόση περίπου είναι η διάμετρος των τοποθετούμενων διαυχενικών βιδών. Είναι φανερό ότι αρκετά εύκολα μπορεί να προκληθεί ρήξη του οστικού τοιχώματος και τραυματισμός των αγγείων (σπονδυλική αρτηρία), νεύρων, νωτιαίου μυελού, με τις ανάλογες προφανείς συνέπειες.
- α
- β
Εικόνα 7 (α,β): Διαυχενικές βίδες που έχουν τοποθετηθεί με καθοδήγηση από το σύστημα πλοήγησης O-arm σε αυχενικό σπόνδυλο. Εδώ απαιτείται μέγιστη ακρίβεια για την όδευση της διαυχενικής βίδας καθώς η διάμετρος του μίσχου είναι πολύ μικρή περίπου 4mm.
Η αξία των συστημάτων πλοήγησης (O-ARM και ROBOTICS) είναι σημαντικότατη όταν υπάρχει μεγάλη αλλοίωση και παραλλαγή των ανατομικών στοιχείων σε παθήσεις , όπως είναι :
- Συγγενείς Ανωμαλίες στη κατασκευή των σπονδύλων
- Προηγηθείσες Σπονδυλοδεσίες
- Ρευματικές Παθήσεις όπως είναι η Αγκυλοποιητική Σπονδυλίτιδα
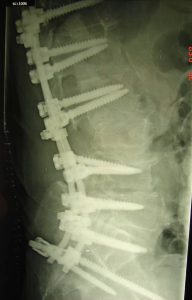
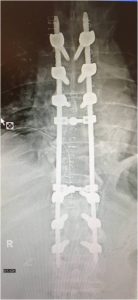
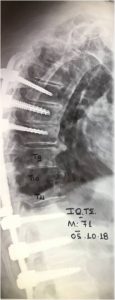
- Μεγάλες Παραμορφώσεις της Σπονδυλικής Στήλης όπως είναι η Σκολίωση, η Κύφωση, η Σπονδυλολίσθηση. (Εικόνα 8)
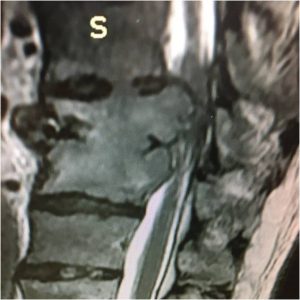
- Νεοπλασίες, ιδιαίτερα οι κακοήθεις, Πρωτοπαθείς ή Μεταστατικές. Ιδιαίτερα στις κακοήθεις τα ανατομικά όρια συνηθέστατα έχουν πλήρως καταστραφεί και πρακτικά είναι αδύνατη η τοποθέτηση των βιδών της σπονδυλοδεσίας. (Εικόνα 9)
- α
- β
- γ
- δ
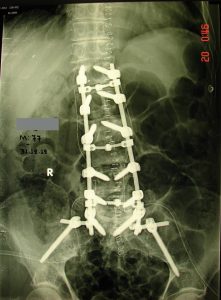
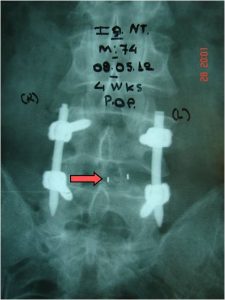
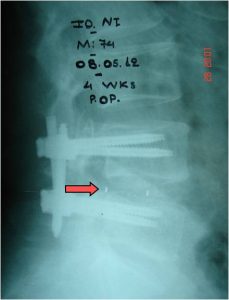
Εικόνα 8 (α,β,γ,δ,) : Πλαγία προεγχειρητική ακτινογραφία (α) της Θωρακο-Οσφυϊκής Μοίρας της Σπονδυλικής Στήλης (Θ-Ο.ΜΣΣ). Παρατηρείται μεγάλη θωρακο-οσφυϊκή κύφωση που προκαλεί διαταραχή της ισορροπίας του κορμού. Προεγχειρητικός σχεδιασμός (β) για την αποκατάσταση οσφυϊκής λόρδωσης στο φυσιολογικό. Μετεγχειρητική προσθιοπισθία (γ) και πλαγία (δ) ακτινογραφία. Παρατηρείται αποκατάσταση της οσφυϊκής λόρδωσης στο φυσιολογικό.
- α
- β
- γ
- δ
Εικόνα 9 (α,β,γ,δ) : Προεγχειρητική Μαγνητική Τομογραφία, πλαγία λήψη (α) ακολουθία Τ2. Παρατηρείται καταστροφή του θωρακικού σπονδύλου, λόγω μετάστασης από τον προστάτη και πίεση του νωτιαίου μυελού από νεοπλασματικές μάζες. Ο ασθενής υποβλήθηκε σε χειρουργική επέμβαση συνιστάμενη σε ανοικτή αποσυμπίεση του νωτιαίου μυελού από τις νεοπλασματικές μάζες και σε σταθεροποίηση της Σπονδυλικής Στήλης δια διαδερμικής σπονδυλοδεσίας (β,γ,δ).
Β. Η μεγάλη διαγνωστική ικανότητα των συστημάτων Νευροπαρακολούθησης, έγινε ακόμη μεγαλύτερη. Επιπλέον δε η νευροπαρακολούθηση ενισχύθηκε με την τοποθέτηση καλωδίων νευροπαρακολούθησης στην ουροδόχο κύστη και στον πρωκτό.
Γ. Νέες επεμβάσεις οι οποίες είχαν αρχίσει να εμφανίζονται ήδη από τη δεκαετία του 1980-1990, σε ελάχιστα Κέντρα, κυρίως της Άπω Ανατολής και ειδικά της Ιαπωνίας, άρχισαν να έρχονται στο προσκήνιο. Οι επεμβάσεις αυτές ονομάσθηκαν «Περιορισμένης Επεμβατικότητας Τεχνικές» και είχαν ορισμένα σαφή πλεονεκτήματα έναντι των κλασικών.
- Είναι «κλειστές» κατά κανόνα, δηλαδή γίνονται διαδερμικά
- Το «άνοιγμα» είναι μικρό, περί τα 2 ½ εκ. για μια κλασική δισκεκτομή ή κυφοπλαστική ή διαδερμική σπονδυλοδεσία.
- Η κακοποίηση των μαλακών μορίων είναι μικρότερη.
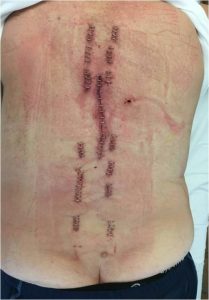
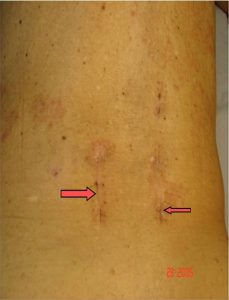
- Η πιθανότητα λοίμωξης είναι μικρότερη (εικόνα 10).
- Η κινητοποίηση του χειρουργούμενου είναι ταχύτερη, ενδεχομένως δε μπορεί να εξέλθει του Νοσοκομείου αυθημερόν.
- α
- β
- γ
Εικόνα 10 (α,β,γ) : Προσθιοπισθία (α) και πλαγία (β) μετεγχειρητική ακτινογραφία. Ο μεσοσπονδύλιος δίσκος Ο4-Ο5 έχει υποκατασταθεί με ακτινοδιαπερατό μεσοσπονδύλιο εμφύτευμα που τοποθετήθηκε διαδερμικά, επιπλέον δε έχει γίνει διαδερμικά η σπονδυλοδεσία. Στη φωτογραφία (γ) φαίνονται οι χειρουργικές τομές στο δέρμα που έχουν μήκος περίπου 2 ½ εκατοστά.
Βεβαίως απαιτούνται :
- Μακρύς χρόνος εκμάθησης.
- Τα κατάλληλα χειρουργικά εργαλεία.
- Ο κατάλληλος εξοπλισμός του χειρουργείου.
- IV. Όπως πάντα συμβαίνει, η εξέλιξη δεν είναι μονομερής.
Πράγματι, υπήρξαν :
- Η βελτίωση των υλικών και του εξοπλισμού του χειρουργείου.
- Η Νευροπαρακολούθηση.
- Τα Συστήματα Πλοήγησης (O-ARM και ROBOTICS).
- Η συνεχής εκπαίδευση των χειρουργών επάνω στο συγκεκριμένο αντικείμενο, που είναι η Σπονδυλική Στήλη.
- Οι νέες θεραπευτικές προσεγγίσεις (Περιορισμένης Επεμβατικότητας Τεχνικές – Minimal Spine Surgery) οι οποίες στην πραγματικότητα δεν είναι τόσο νέες, αλλά δεκαετιών.
Όμως όλα αυτά συνεπικουρούνται από άλλους τομείς που είναι :
- Η Αναγεννητική Ιατρική (Tissue Engineering)
- Η Τεχνητή Νοημοσύνη (Artificial Intelligence)
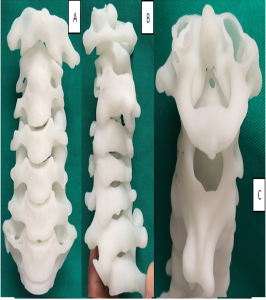
- Η κατασκευή τμημάτων της Σπονδυλικής Στήλης (3D-Prints)
- a
- β
Εικόνα 11 (α,β) : 3-d printed spine models
Οι Νέες Βιολογικές Θεραπείες που άρχισαν να εμφανίζονται ήδη από τα τέλη του προηγούμενου αιώνα, δίνουν τη δυνατότητα να κατασκευάζονται στοιχεία του Σκελετού (Μεσοσπονδύλιοι Δίσκοι) ή να υποκαθίστανται.
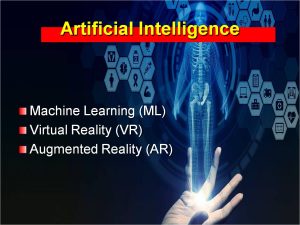
Η Τεχνητή Νοημοσύνη είναι γνωστό ότι επεμβαίνει πλέον σε κάθε τομέα της ανθρώπινης δραστηριότητας. Επί του παρόντος, συμβάλλει διαγνωστικά κυρίως στα προβλήματα της Σπονδυλικής Στήλης και όχι χειρουργικά. Τρείς κλάδοι της Τεχνητής Νοημοσύνης, οι :
- Virtual Reality,
- Machine Learning,
- Augmented Rreality
έχουν αρχίσει να συμβάλλουν κυρίως στην εκπαίδευση των χειρουργών της Σπονδυλικής Στήλης και στον Προεγχειρητικό Σχεδιασμό.
Εικόνα 12 : Κλάδοι της Τεχνητής Νοημοσύνης (Artificial Intelligence)
Οι Μεγάλες Εξελίξεις στη χειρουργική της Σπονδυλικής Στήλης πραγματοποιούνται με τη συνεργασία όλων των αρμοδίων φορέων, Χειρουργών, Μηχανικών, Νευροφυσιολόγων, Τεχνολόγων, Βιομηχανιών, που συνδυάζουν τις γνώσεις του Παρελθόντος με τις δυνατότητες του Παρόντος και τα αναμενόμενα επιτεύγματα του Μέλλοντος.
Leave a reply →